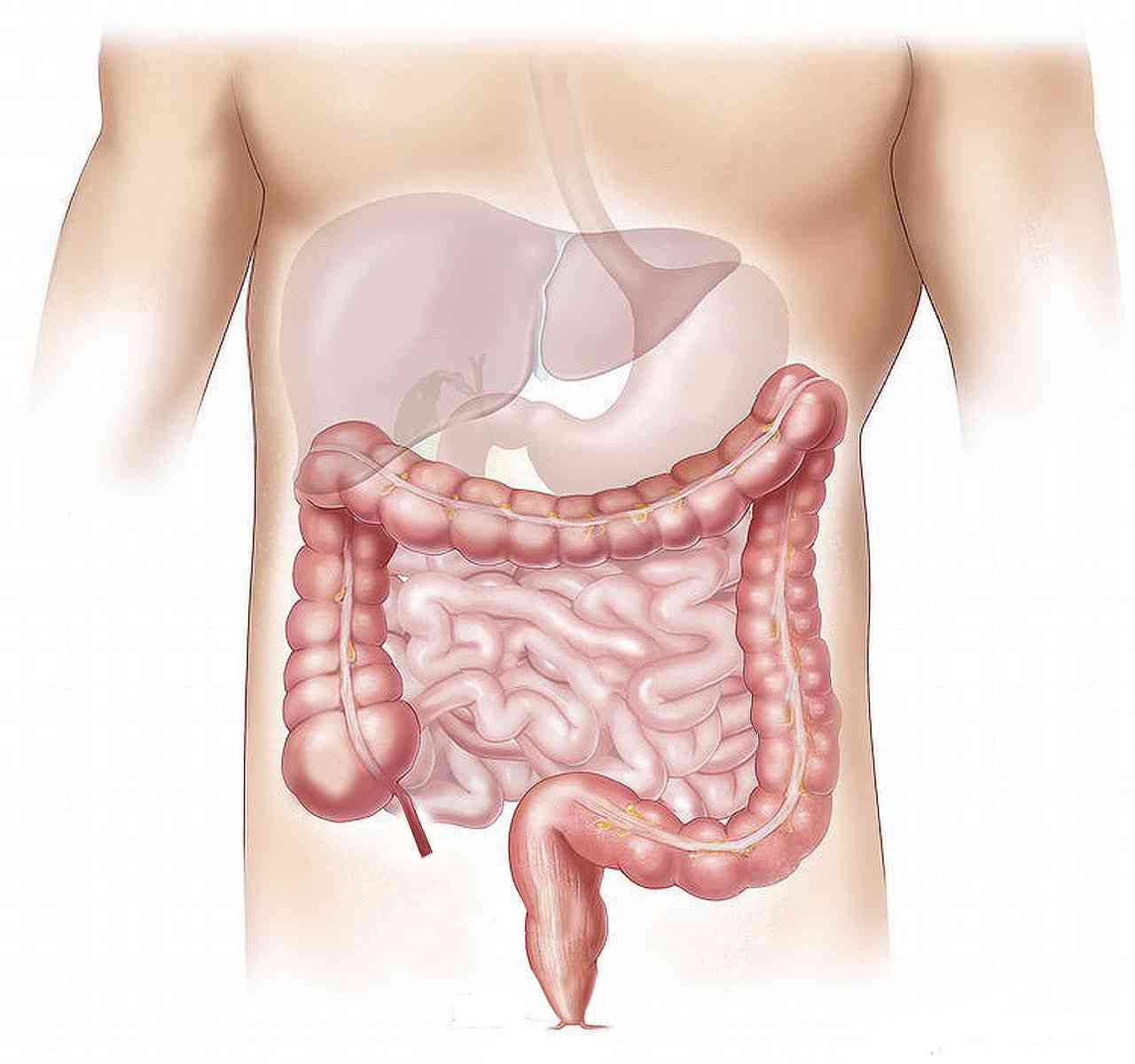
La maladie de Crohn fait partie de ces affections dont on entend parler sans vraiment comprendre leur impact au quotidien. Cette maladie inflammatoire chronique intestinale (MICI) peut transformer radicalement la vie des personnes qui en souffrent. Au-delà des douleurs abdominales et des trajets urgents vers les toilettes, c’est une maladie complexe et souvent invisible pour l’entourage.
Un diagnostic précoce et une prise en charge adaptée peuvent faire toute la différence dans la qualité de vie. Malheureusement, le chemin vers ce diagnostic est parfois long et semé d’embûches. Dans cet article, nous allons explorer ensemble les multiples facettes de cette maladie complexe, depuis ses symptômes caractéristiques jusqu’aux traitements les plus récents.
Sommaire
Maladie de Crohn symptômes : Reconnaître les manifestations digestives principales
Comment diagnostiquer la maladie de Crohn ?
Maladie de Crohn : Aliments à éviter ou aliments autorisés
Peut-on mourir de la maladie de Crohn ? Complications possibles et espérance de vie
Maladie de Crohn c’est quoi ?
Définition médicale et classification des MICI
La maladie de Crohn tire son nom du Dr Burrill B. Crohn qui l’a décrite pour la première fois en 1932. Il s’agit d’une inflammation chronique qui peut toucher n’importe quelle partie du tube digestif, de la bouche à l’anus. C’est là que réside sa principale différence avec la rectocolite hémorragique, l’autre grande MICI, qui se limite au côlon.
Une particularité notable de la maladie de Crohn est son caractère « transmural », l’inflammation traverse toute l’épaisseur de la paroi intestinale, contrairement à la rectocolite qui n’affecte que les couches superficielles. Cette caractéristique explique certaines complications comme les fistules ou les abcès.
En France, on estime qu’environ 120 000 personnes sont touchées par la maladie de Crohn, avec 5 à 10 nouveaux cas diagnostiqués chaque année pour 100 000 habitants. L’âge moyen au diagnostic se situe entre 20 et 30 ans, bien qu’elle puisse apparaître à tout âge, y compris chez les enfants.
Comment on « attrape » la maladie de Crohn ? Origines et facteurs de risque
Si les causes exactes de la maladie de Crohn restent encore mystérieuses, les chercheurs s’accordent sur une origine multifactorielle. La génétique joue un rôle indéniable : 15 % des patients ont un parent au premier degré également atteint. Plus de 200 gènes de susceptibilité ont été identifiés, notamment le gène NOD2/CARD15 qui intervient dans la reconnaissance des bactéries par le système immunitaire.
D’ailleurs, le système immunitaire est au cœur du problème. Dans la maladie de Crohn, il réagit de façon excessive face à certaines bactéries intestinales normalement inoffensives. Cette réaction inflammatoire inappropriée endommage progressivement les tissus intestinaux.
Les facteurs environnementaux ne sont pas en reste. Le tabagisme double le risque de développer la maladie et aggrave son évolution, c’est d’ailleurs l’un des rares facteurs sur lesquels on peut agir concrètement. L’alimentation occidentale riche en protéines animales et en sucres raffinés semble également favoriser la maladie, tandis que certains médicaments comme les anti-inflammatoires non stéroïdiens peuvent déclencher des poussées.
Le microbiote intestinal (cette communauté de milliards de bactéries qui colonisent notre intestin) présente des anomalies chez les patients atteints. On observe généralement une diminution de la diversité bactérienne et une surreprésentation de certaines espèces potentiellement pathogènes. Ces déséquilibres pourraient être à la fois une cause et une conséquence de l’inflammation chronique.
Maladie de Crohn symptômes : Reconnaître les manifestations digestives principales
Quels sont les premiers symptômes de la maladie de Crohn ?
Les douleurs abdominales à type de crampes ou gaz intestinaux sont souvent le premier signal d’alerte. Typiquement localisées dans la fosse iliaque droite (partie inférieure droite de l’abdomen), elles peuvent être continues ou intermittentes, modérées à sévères. Certains patients les décrivent comme des crampes survenant après les repas.
Les diarrhées chroniques sont un autre symptôme majeur. Contrairement aux idées reçues, elles ne sont pas toujours sanglantes. Leur fréquence varie considérablement d’un patient à l’autre, allant de quelques selles molles par jour à plus d’une dizaine d’épisodes quotidiens pendant les poussées sévères.
Autres signes à ne pas négliger :
- Présence de sang ou de mucus dans les selles
- Douleurs abdominales persistantes, surtout nocturnes
- Perte de poids inexpliquée (parfois importante)
- Fatigue chronique résistant au repos
Cette fatigue n’est pas anodine, elle résulte d’une combinaison de facteurs : inflammation chronique, malabsorption des nutriments, anémie fréquente et troubles du sommeil liés aux douleurs ou à l’anxiété. Elle peut être invalidante et affecter significativement la qualité de vie.
Manifestations extra-intestinales
Ce qu’on sait moins, c’est que la maladie de Crohn peut se manifester bien au-delà de l’intestin.
Près d’un tiers des patients développent des symptômes articulaires comme des arthralgies (douleurs) ou de véritables arthrites inflammatoires. La spondylarthrite ankylosante, qui touche principalement la colonne vertébrale, est 20 fois plus fréquente chez les patients atteints de MICI que dans la population générale.
La peau peut également être touchée. L’érythème noueux se caractérise par des nodules rouges et douloureux sur les jambes, tandis que le pyoderma gangrenosum provoque des ulcérations cutanées profondes. Ces manifestations évoluent généralement en parallèle de l’activité intestinale de la maladie.
Les yeux ne sont pas épargnés : Uvéites, épisclérites ou conjonctivites peuvent survenir chez 5 à 10 % des patients. Ces inflammations oculaires nécessitent une prise en charge ophtalmologique rapide pour éviter des complications sérieuses comme des troubles de la vision.
Enfin, le foie et les voies biliaires peuvent également être affectés, notamment par une cholangite sclérosante primitive, bien que celle-ci soit plus fréquente dans la rectocolite hémorragique.
Comment savoir si on a la maladie de Crohn ? Évolution par poussées et périodes de rémission
La maladie de Crohn est capricieuse, pour ne pas dire imprévisible. Elle évolue généralement par poussées entrecoupées de périodes de rémission plus ou moins longues. Ces fameuses « poussées » peuvent survenir sans crier gare, mais certains facteurs les déclenchent fréquemment.
Le stress semble jouer un rôle important, pas étonnant quand on sait que notre cerveau et notre intestin communiquent constamment via ce qu’on appelle l’axe cerveau-intestin. D’autres déclencheurs courants incluent la prise d’anti-inflammatoires non stéroïdiens, certaines infections gastro-intestinales, ou même des changements brutaux d’alimentation.
Les signes annonciateurs d’une poussée méritent attention :
- Augmentation progressive des douleurs abdominales
- Modification de la consistance ou fréquence des selles
- Fatigue inhabituelle qui s’installe sur plusieurs jours
Quant à la durée des phases de rémission, elle varie énormément d’un patient à l’autre. Certains chanceux connaissent des années de tranquillité relative, tandis que d’autres jonglent avec des poussées tous les quelques mois. Le traitement de fond, quand il est bien adapté, permet d’allonger significativement ces périodes d’accalmie.
Comment diagnostiquer la maladie de Crohn ?
Examens cliniques et analyses de sang
Le parcours diagnostique commence généralement par une consultation approfondie. Le médecin s’intéressera à l’historique des symptômes, leur évolution dans le temps, les antécédents familiaux et les habitudes de vie. L’examen physique peut révéler une sensibilité abdominale, parfois une masse palpable (inflammation importante) ou des signes de dénutrition.
Les analyses sanguines sont la première étape des examens complémentaires. On y recherche des marqueurs d’inflammation comme la protéine C-réactive (CRP) et la vitesse de sédimentation (VS), souvent élevés pendant les poussées. Un bilan nutritionnel complet est également réalisé pour évaluer d’éventuelles carences en fer, vitamines ou protéines.
L’analyse des selles complète ce tableau initial. Elle permet d’écarter d’autres causes (infections) et peut mettre en évidence la présence de calprotectine fécale, une protéine qui trahit l’inflammation intestinale avec une bonne fiabilité.
Examens endoscopiques et d’imagerie
La coloscopie reste l’examen roi pour le diagnostic. Réalisée sous anesthésie légère, elle permet de visualiser directement la muqueuse du côlon et de la partie terminale de l’intestin grêle (iléon). Les lésions typiques de la maladie de Crohn apparaissent comme des zones ulcérées alternant avec des zones saines, ce qu’on appelle des « lésions en skip ».
Des biopsies sont systématiquement réalisées lors de cet examen. L’analyse au microscope des fragments prélevés peut révéler des granulomes épithélioïdes, très évocateurs de la maladie de Crohn lorsqu’ils sont présents (même si on ne les retrouve que dans 30 % des cas environ).
L’imagerie médicale joue un rôle complémentaire :
- L’IRM intestinale (ou entéro-IRM) est devenue l’examen de référence car elle permet de visualiser l’ensemble de l’intestin grêle sans radiation.
- Le scanner reste utile en situation d’urgence ou pour détecter certaines complications comme les abcès.
- La capsule endoscopique (vidéocapsule) cette minuscule caméra avalée comme un médicament, offre quant à elle une exploration détaillée de l’intestin grêle, zone parfois inaccessible aux endoscopes classiques.
Maladie de Crohn traitement
Médicaments anti-inflammatoires et immunosuppresseurs
Le traitement de la maladie de Crohn s’articule autour de deux objectifs : traiter les poussées et maintenir la rémission. Les médicaments sont choisis en fonction de la sévérité des symptômes et de la localisation des lésions.
Les corticoïdes (prednisolone, budésonide) sont souvent la première ligne de traitement des poussées modérées à sévères. Efficaces pour éteindre rapidement l’inflammation, ils ne sont pas adaptés au traitement de fond en raison de leurs effets secondaires significatifs à long terme.
Les immunosuppresseurs conventionnels comme l’azathioprine, le méthotrexate ou la 6-mercaptopurine s’inscrivent davantage dans une stratégie à long terme. Ils nécessitent plusieurs semaines avant d’être pleinement efficaces, mais permettent de maintenir la rémission et d’éviter la dépendance aux corticoïdes.
Biothérapies Crohn : La révolution est venue des biothérapies, particulièrement des anti-TNF alpha (infliximab, adalimumab). Ces anticorps monoclonaux ciblent spécifiquement les molécules impliquées dans l’inflammation. D’autres classes ont suivi : anti-intégrines (védolizumab) qui bloquent la migration des cellules inflammatoires vers l’intestin, ou anti-interleukines (ustekinumab) ciblant d’autres voies de l’inflammation.
Traitement maladie de Crohn par injection et perfusion
Certaines biothérapies nécessitent une administration par voie intraveineuse en milieu hospitalier. L’infliximab, par exemple, se reçoit habituellement toutes les 8 semaines après une phase d’induction plus rapprochée. Ces séances de perfusion durent généralement 2 à 3 heures, surveillance comprise.
D’autres traitements comme l’adalimumab ou le golimumab se présentent sous forme d’injections sous-cutanées que le patient peut réaliser lui-même à domicile après une formation adaptée. Ces auto-injections se font généralement toutes les 1 à 2 semaines selon les produits.
Le suivi médical reste indispensable pour tous ces traitements. Des analyses sanguines régulières permettent de détecter d’éventuels effets indésirables comme une toxicité hépatique ou une baisse des globules blancs. Par ailleurs, certains patients développent des anticorps contre ces médicaments, ce qui peut réduire leur efficacité avec le temps.
Recours à la chirurgie
Malgré les progrès des traitements médicamenteux, environ 70 % des patients atteints de maladie de Crohn auront besoin d’une intervention chirurgicale à un moment de leur parcours. La chirurgie devient nécessaire en cas de complications comme :
- Sténoses (rétrécissements) intestinales causant des occlusions
- Fistules complexes ou abcès ne répondant pas au traitement médical
- Perforations intestinales
- Échec des traitements médicamenteux avec symptômes invalidants
Contrairement à la rectocolite hémorragique, la chirurgie ne guérit pas la maladie de Crohn. L’inflammation peut réapparaître ailleurs ou au niveau des zones d’anastomose (sutures). D’où l’importance d’un traitement préventif post-opératoire dans la plupart des cas.
Maladie de Crohn : Aliments à éviter ou aliments autorisés
Mode de vie adaptés et principes alimentaires en période de poussée
L’alimentation joue un rôle non négligeable dans la gestion des symptômes, même si elle n’est pas la cause première de la maladie. En période de poussée, l’intestin est fragilisé et certains principes peuvent aider à limiter les irritations.
Une alimentation pauvre en résidus est généralement recommandée pendant les crises. Concrètement, cela signifie éviter les aliments riches en fibres insolubles comme les céréales complètes, certains légumes crus (choux, poivrons) ou les fruits à peau épaisse. Les aliments gras, épicés ou les laitages peuvent également aggraver les symptômes chez certains patients.
Dans les cas sévères, notamment en cas de dénutrition importante, la nutrition entérale peut être proposée. Il s’agit d’une alimentation liquide, complète sur le plan nutritionnel, administrée par une sonde naso-gastrique ou directement bue. Fait intéressant, au-delà de son aspect nutritionnel, cette approche a démontré un véritable effet thérapeutique sur l’inflammation intestinale, particulièrement chez les enfants.
Situation
Recommandations alimentaires
L’hydratation ne doit jamais être négligée, surtout en cas de diarrhées fréquentes qui peuvent entraîner une déshydratation. L’eau plate est généralement bien tolérée, éventuellement enrichie en sels minéraux si les pertes sont importantes. Les boissons gazeuses, alcoolisées ou contenant de la caféine sont souvent déconseillées car elles peuvent stimuler le transit et aggraver les symptômes.
Maladie de Crohn alimentation : À adapter au quotidien et en période de rémission
En période de rémission, l’alimentation peut s’assouplir. C’est le moment idéal pour diversifier progressivement son régime et retrouver le plaisir de manger. Les fibres solubles, présentes dans les fruits pelés, certains légumes cuits et l’avoine, sont généralement mieux tolérées que les fibres insolubles.
Concernant les régimes spécifiques, le régime pauvre en FODMAP (certains glucides fermentescibles) connaît un certain succès, surtout chez les patients qui souffrent également du syndrome de l’intestin irritable. D’autres explorent le régime sans gluten ou sans produits laitiers, avec des résultats très personnels. Il n’existe pas de solution miracle qui fonctionne pour tous, chacun doit trouver son équilibre alimentaire par tâtonnements.
Activité physique et gestion du stress
L’activité physique régulière présente de nombreux bénéfices pour les personnes atteintes de maladie de Crohn. Elle aide à renforcer le système immunitaire, améliore l’humeur et peut réduire le stress. Privilégiez des activités douces à modérées comme la marche, la natation ou le yoga.
En revanche, certains exercices intenses ou impliquant de forts impacts peuvent être mal tolérés, particulièrement pendant les poussées. Les sports de combat ou l’haltérophilie peuvent exercer une pression excessive sur l’abdomen.
La gestion du stress : Des techniques comme la méditation de pleine conscience, la respiration profonde ou la cohérence cardiaque montrent des résultats encourageants. Une étude de 2016 a même démontré que la pratique régulière du yoga pouvait réduire l’inflammation et améliorer la qualité de vie des patients atteints de MICI.
Peut-on mourir de la maladie de Crohn ? Complications possibles et espérance de vie
Complications digestives et systémiques
Malgré une prise en charge optimale, certaines complications peuvent survenir. Les occlusions intestinales résultent du rétrécissement progressif de segments intestinaux (sténoses) et se manifestent par des douleurs abdominales intenses, des nausées et vomissements. Une intervention chirurgicale est parfois nécessaire pour les résoudre.
Les fistules, ces connexions anormales entre l’intestin et d’autres organes ou la peau, sont une complication fréquente et parfois complexe à traiter. Elles peuvent se former entre différentes anses intestinales, vers la vessie, le vagin ou la région anale.
La malnutrition et les carences nutritionnelles guettent également les patients. L’inflammation chronique peut entraver l’absorption des nutriments essentiels. Les carences en fer, vitamine B12, vitamine D, zinc et magnésium sont particulièrement fréquentes et nécessitent une supplémentation adaptée.
Maladie de Crohn cancer : Quant au risque de cancer colorectal, il est légèrement augmenté chez les patients atteints depuis longtemps, surtout si l’inflammation colique a été importante et prolongée. C’est pourquoi des coloscopies de surveillance sont recommandées régulièrement après 8 à 10 ans d’évolution de la maladie.
Maladie de Crohn espérance de vie : Y a-t-il un impact ?
Avec les traitements actuels, l’espérance de vie des patients atteints de maladie de Crohn est quasiment comparable à celle de la population générale.
Certains facteurs peuvent néanmoins assombrir ce pronostic : le tabagisme (qui reste l’ennemi numéro un), les formes très sévères ou compliquées d’emblée, ou encore les complications post-opératoires récidivantes.
La qualité de vie, en revanche, peut être significativement impactée. Les symptômes imprévisibles, les effets secondaires des traitements, et les limitations sociales ou professionnelles pèsent lourd dans le quotidien. Sans parler de l’impact psychologique, anxiété et dépression touchent jusqu’à 30 % des patients.
Une prise en charge psychologique adaptée fait donc partie intégrante du traitement. Thérapies cognitivo-comportementales, groupes de soutien, ou simplement espaces d’écoute peuvent aider à développer des stratégies d’adaptation efficaces face à cette maladie chronique.
Vivre au quotidien avec cette pathologie
Suivi médical et coordination des soins
La gestion optimale de la maladie de Crohn repose sur un suivi régulier. En période de rémission, une consultation tous les 3 à 6 mois est généralement recommandée. Ce rythme s’intensifie évidemment pendant les poussées ou lors de l’ajustement des traitements.
L’équipe pluridisciplinaire joue un rôle déterminant. Au-delà du gastro-entérologue qui coordonne habituellement les soins, peuvent intervenir :
- Un chirurgien digestif (si nécessaire)
- Un nutritionniste ou diététicien
- Un rhumatologue (pour les manifestations articulaires)
- Un dermatologue (pour les manifestations cutanées)
- Un psychologue ou psychiatre
Les outils numériques révolutionnent le suivi des patients. Des applications comme « GI Buddy » ou « myIBD » permettent de documenter les symptômes quotidiens, l’alimentation, les médicaments et l’activité physique.
N’oublions pas le calendrier vaccinal spécifique. Les patients sous immunosuppresseurs ou biothérapies présentent une vulnérabilité accrue face à certaines infections. La vaccination contre la grippe saisonnière, le pneumocoque ou l’hépatite B est souvent recommandée, tandis que les vaccins vivants atténués sont généralement contre-indiqués pendant les traitements immunosuppresseurs.
Ressources et soutien pour les patients
Sur le plan administratif, la reconnaissance en Affection de Longue Durée (ALD) permet une prise en charge à 100 % des soins liés à la maladie. Pour les situations de handicap temporaire ou permanent, la Maison Départementale des Personnes Handicapées (MDPH) peut proposer diverses aides et aménagements. Grâce à la MDPH vous pouvez demander la RQTH.
Les programmes d’éducation thérapeutique du patient (ETP) constituent une ressource précieuse encore trop méconnue. Ces ateliers interactifs aident à mieux comprendre la maladie, ses traitements et à développer des compétences d’autogestion. Renseignez-vous auprès de votre centre hospitalier.
Conclusion
La maladie de Crohn, malgré son caractère chronique, n’est plus cette sentence invalidante qu’elle pouvait représenter il y a quelques décennies. Les avancées thérapeutiques permettent aujourd’hui à la majorité des patients de mener une vie quasiment normale, avec une espérance de vie comparable à celle de la population générale.
Alimentation personnalisée, gestion du stress, activité physique adaptée et soutien psychologique sont les piliers complémentaires d’une prise en charge réussie.
La recherche continue d’avancer sur plusieurs fronts prometteurs : nouvelles biothérapies ciblant des voies inflammatoires spécifiques, thérapies cellulaires, et peut-être un jour, des approches permettant de modifier durablement le microbiote intestinal.
Si vous ou un proche êtes concernés par la maladie de Crohn, retenez surtout qu’il est essentiel de construire une relation de confiance avec votre équipe médicale, de vous approprier les connaissances sur votre maladie, et de ne jamais sous-estimer l’importance de votre bien-être psychologique dans ce parcours au long cours.