Luminothérapie cancer : Quand on traverse un parcours de soins oncologiques, les traitements conventionnels, chimiothérapie, radiothérapie, chirurgie, laissent souvent des traces profondes sur le corps. Brûlures de la peau, plaies dans la bouche, douleurs nerveuses persistantes, tissus qui se figent, fatigue intense : autant d’effets secondaires qui alourdissent un quotidien déjà difficile. Et au milieu de tout cela, une question revient de plus en plus souvent chez les patients et leurs proches : la luminothérapie peut-elle aider dans le cadre d’un cancer ?
La réponse est nuancée et c’est précisément pourquoi elle mérite qu’on la traite sérieusement, sans raccourcis rassurants ni alarmisme excessif. La luminothérapie recouvre en réalité plusieurs techniques bien distinctes, aux mécanismes d’action différents, aux indications précises et aux limites clairement établies. Il y a d’un côté la photobiomodulation, ces LED qui stimulent la régénération cellulaire pour soulager les effets secondaires des traitements. Et de l’autre, la photothérapie dynamique (ou PDT), une technique médicale qui utilise la lumière pour détruire certaines cellules cancéreuses superficielles de façon ciblée.
Notre article a pour ambition de vous donner une vision claire et honnête de ces deux approches : leurs bienfaits réels, leurs dangers potentiels, les résultats avant après, ce qu’elles peuvent apporter dans un parcours de soin oncologique, et surtout ce qu’elles ne peuvent pas faire. Car si la lumière peut être une alliée précieuse, elle n’est jamais un remède miracle et confondre les deux peut s’avérer dangereux.
Sommaire
Luminothérapie et cancer : Clarifier ce dont on parle exactement
Comment la lumière agit sur les cellules ? La biologie derrière les effets
Les bienfaits de la luminothérapie pour les patients en oncologie
Luminothérapie cancer de la peau : La photothérapie dynamique expliquée
Photothérapie dynamique avant après : À quoi s’attendre vraiment ?
Les dangers de la luminothérapie en oncologie
Photothérapie dynamique danger : Les contre-indications à connaître
Le traitement en pratique : Protocole, durée et encadrement médical
Coût et remboursement : La réalité financière
Luminothérapie cancer : Appareils domestiques, fausse bonne idée ?
Luminothérapie et cancer : Clarifier ce dont on parle exactement
Technologies et usages totalement différents
Avant d’aller plus loin, il faut poser clairement une distinction que beaucoup de patients ignorent et qui peut entraîner des conséquences importantes sur la façon dont ils abordent ces soins.
1-La luminothérapie classique : celle que l’on utilise contre la dépression saisonnière ou les troubles du sommeil agit via la rétine. Le patient s’expose à une lumière blanche très intense qui imite le spectre solaire, et cette lumière régule l’horloge biologique, améliore l’humeur, stabilise le rythme circadien. C’est une technique utile pour le moral des patients en traitement oncologique, mais elle n’a aucune action sur les tissus lésés.
2-La photobiomodulation, elle, est une technique radicalement différente. Elle utilise des diodes LED émettant des longueurs d’onde précises, dans le rouge ou le proche infrarouge, qui pénètrent directement dans les tissus pour agir au niveau cellulaire. Ce n’est pas la lumière du soleil imitée : c’est une lumière froide, ciblée, calibrée pour stimuler des mécanismes biologiques précis de réparation et d’anti-inflammation.
3-Enfin, la thérapie photodynamique (PDT) est une technique médicale à part entière, utilisée directement dans un contexte thérapeutique oncologique : elle permet de détruire certaines cellules cancéreuses superficielles en combinant un agent photosensibilisant et une lumière de longueur d’onde spécifique. C’est la seule de ces trois approches qui peut avoir un rôle directement curatif et uniquement dans des indications très précises.
Luminothérapie cancer traitement : ce que la lumière ne fait pas
Soyons directs sur ce point, car il est fondamental : aucune de ces techniques ne guérit le cancer.
- La photobiomodulation est un soin de support, elle améliore le confort, accélère la cicatrisation, réduit la douleur.
- La PDT peut éliminer certaines lésions cancéreuses superficielles, mais elle ne traite pas les cancers profonds, les métastases, ou les tumeurs solides de grande taille. Ces approches ne remplacent jamais la chirurgie, la chimiothérapie, la radiothérapie ou l’immunothérapie. Elles les accompagnent. Ce sont des alliées, pas des alternatives.
Comment la lumière agit sur les cellules ? La biologie derrière les effets
Les mitochondries : le point d’entrée de la lumière
Pour comprendre pourquoi la photobiomodulation produit des effets réels et mesurables sur les tissus, il faut descendre au niveau cellulaire. Plus précisément, au niveau des mitochondries, ces petites structures présentes dans la quasi-totalité de nos cellules, que l’on surnomme souvent les « centrales énergétiques » de l’organisme, parce qu’elles produisent l’ATP, le carburant universel de la vie cellulaire.
Lorsque les photons émis par les LED pénètrent dans les tissus, quelques millimètres à quelques centimètres selon la longueur d’onde utilisée, ils sont absorbés par certaines molécules à l’intérieur des mitochondries. Cette absorption déclenche une cascade de réactions biochimiques : la production d’ATP augmente, les cellules disposent de plus d’énergie, et cette énergie supplémentaire est investie dans les processus de réparation et de défense.
C’est une logique simple mais puissante : une cellule bien alimentée en énergie se répare mieux et plus vite. Dans un contexte oncologique où les traitements, radiothérapie en tête, détruisent ou épuisent les cellules saines autour des zones traitées, cette relance énergétique représente un bénéfice concret et documenté.
L’effet anti-inflammatoire : une action en profondeur
L’un des effets les mieux documentés de la photobiomodulation est sa capacité à réduire l’inflammation. Après une séance d’irradiation LED, on observe une baisse mesurable des cytokines pro-inflammatoires, ces molécules de signalisation que le corps produit en réponse à une agression et qui entretiennent l’inflammation chronique. Cette baisse a des conséquences directes et tangibles pour le patient : moins de douleur, moins d’œdème, moins de rougeur, moins de sensation de « brûlure » dans les zones traitées par la radiothérapie.
Parallèlement, la lumière stimule les macrophages, les cellules chargées de nettoyer les débris cellulaires et d’initier les processus de réparation et améliore la microcirculation sanguine dans les zones lésées. Plus de sang, mieux oxygéné, qui circule dans les tissus endommagés : c’est précisément ce dont ces zones ont besoin pour guérir.
La reconstruction du collagène
La radiothérapie laisse souvent des traces durables sur la peau : rougeurs, tiraillements, zones qui se « cartonnent » progressivement sous l’effet de la fibrose. Cette rigidification des tissus, appelée fibrose radique, peut devenir particulièrement invalidante, notamment lorsqu’elle touche des zones fonctionnelles comme le cou, l’épaule ou la poitrine.
La photobiomodulation agit sur ce processus en stimulant les fibroblastes, les cellules responsables de la production de collagène. Mais contrairement à ce qui se passe dans la fibrose pathologique, où le collagène est produit de façon anarchique et rigide, la lumière favorise une production de collagène mieux organisée, plus souple, plus proche de la structure naturelle du derme. Les tissus restent élastiques, mobiles, vivants. C’est une différence considérable pour le confort quotidien du patient.
Les bienfaits de la luminothérapie pour les patients en oncologie
La mucite buccale : l’un des plus grands bienfaits
Si vous avez traversé une chimiothérapie ou une radiothérapie de la tête et du cou, vous savez peut-être ce qu’est une mucite buccale. Cette inflammation sévère des muqueuses de la bouche, aphtes géants, plaies, inflammation de la langue et des gencives, transforme chaque repas en supplice. Avaler devient douloureux, parfois impossible. La dénutrition s’installe, la qualité de vie s’effondre, et le moral avec.
L’un des bienfaits les plus remarquables et les mieux documentés de la photobiomodulation est précisément sa capacité à prévenir et à réduire les mucites. En appliquant des sondes lumineuses spécifiques à l’intérieur de la bouche, sur les gencives, la langue, la face interne des joues, avant et pendant les traitements, on peut réduire significativement l’intensité de ces inflammations. Le patient peut continuer à s’alimenter, à parler, à déglutir normalement. C’est une victoire immense dans un parcours de soin qui en offre peu.
Les radiodermites : soigner les brûlures de la radiothérapie
Les radiodermites, ces brûlures de la peau provoquées par les rayonnements, sont un autre champ d’application majeur de la photobiomodulation. Elles se manifestent par des rougeurs intenses, des douleurs, un assèchement de la peau, et dans les cas sévères, des ulcérations ouvertes. La luminothérapie, dans ce contexte précis, permet d’accélérer la cicatrisation, de réduire la douleur, d’assouplir les tissus et de prévenir l’évolution vers une fibrose chronique.
Symptôme
Action de la lumière
Bénéfice observé
Les neuropathies : soulager les fourmillements des nerfs abîmés
La chimiothérapie, en particulier certaines molécules comme les taxanes ou les platines, peut provoquer des neuropathies périphériques : ces fourmillements, engourdissements et douleurs qui touchent les extrémités des mains et des pieds. Ces symptômes, parfois intenses et très invalidants, sont difficiles à traiter médicalement sans alourdir davantage la charge hépatique déjà sollicitée par les traitements.
La photobiomodulation offre ici une solution non médicamenteuse intéressante. En agissant directement sur les terminaisons nerveuses lésées, elle peut calmer les signaux douloureux, accélérer la régénération nerveuse, et restaurer progressivement une sensibilité normale. Les résultats sont variables selon les patients et l’intensité des dommages, mais de nombreux patients rapportent une amélioration perceptible après une dizaine de séances.
Luminothérapie cancer de la peau : La photothérapie dynamique expliquée
Comment fonctionne la PDT dermatologie ?
La luminothérapie prend son sens le plus fort avec la thérapie photodynamique (PDT), une technique médicale utilisée directement à des fins thérapeutiques sur certaines lésions cancéreuses ou précancéreuses superficielles. Son fonctionnement repose sur un mécanisme en deux temps, précis et élégant dans sa conception.
- Premier temps : on applique sur la lésion à traiter un produit appelé agent photosensibilisant — généralement sous forme de crème. Ce produit a la particularité d’être absorbé préférentiellement par les cellules anormales (cancéreuses ou précancéreuses), qui le concentrent bien davantage que les cellules saines environnantes. On attend ensuite quelques heures, parfois jusqu’à quatre heures, que le produit pénètre et se fixe correctement dans les tissus cibles.
- Second temps : on expose la zone traitée à une lumière de longueur d’onde précise, généralement dans le rouge, autour de 630 nanomètres. Cette lumière active l’agent photosensibilisant, qui déclenche alors une réaction chimique produisant des formes réactives de l’oxygène, des molécules extrêmement toxiques pour les cellules qui les contiennent. Les cellules cancéreuses, saturées de photosensibilisant, sont détruites de l’intérieur. Les cellules saines voisines, qui en contiennent beaucoup moins, sont en grande partie épargnées.
Luminothérapie cancer : quelles lésions peuvent être traitées ?
La PDT n’est pas indiquée pour tous les cancers loin de là. Elle est efficace sur des lésions superficielles et accessibles à la lumière, ce qui limite son champ d’action aux pathologies cutanées et à certaines muqueuses. Les indications les mieux établies sont :
- Les kératoses actiniques : ces lésions précancéreuses de la peau dues au soleil, souvent multiples, qui peuvent évoluer vers un carcinome si elles ne sont pas traitées
- Les carcinomes basocellulaires superficiels : le type de cancer de la peau le plus fréquent, dans sa forme superficielle
- La maladie de Bowen : une forme de carcinome épidermoïde in situ (localisé à l’épiderme)
- Les lésions étendues du cuir chevelu ou du visage, où une chirurgie serait particulièrement délabrante
Pour toutes ces indications, la PDT offre des taux de succès très satisfaisants, avec une récidive relativement faible et, avantage considérable, sans cicatrice visible sur la peau.
Photothérapie dynamique avant après : A quoi s'attendre vraiment ?
Luminothérapie cancer : ce qui se passe pendant la séance
Comprendre le déroulé d’une séance de PDT permet d’aborder le photothérapie dynamique avant après avec des attentes réalistes. La procédure se déroule généralement en cabinet dermatologique ou en milieu hospitalier. Après l’application de la crème photosensibilisante et le délai d’attente nécessaire (2 à 4 heures selon le produit), la zone est exposée à la lumière pendant une vingtaine à une trentaine de minutes.
Contrairement à ce qu’on pourrait imaginer, la séance n’est pas indolore. L’exposition à la lumière déclenche une sensation de brûlure, de picotement ou de chaleur intense dans la zone traitée, une réaction normale qui témoigne de l’activation du photosensibilisant. Cette douleur est généralement supportable, mais peut être vive, en particulier sur les grandes surfaces ou les zones sensibles. Des ventilateurs soufflant de l’air frais sur la peau pendant l’exposition permettent de la réduire.
Les jours qui suivent : une phase de transition à anticiper
1-Immédiatement après la séance, la peau traitée est rouge, gonflée, parfois couverte de petites croûtes. Elle peut sembler « pire qu’avant » pendant quelques jours ce qui peut être déconcertant si on n’y est pas préparé. C’est une réaction normale et attendue : les cellules anormales sont en train de mourir, et le corps élimine les débris. Cette phase inflammatoire dure généralement de 5 à 10 jours.
2-Dans les semaines qui suivent, la peau se régénère. Les croûtes tombent progressivement, révélant un tissu nouveau, plus lisse, débarrassé des lésions traitées. Le résultat final est souvent spectaculaire : là où des dizaines de kératoses actiniques rugueuses étaient présentes, la peau retrouve une texture nettement plus homogène et saine. Et surtout, c’est l’un des grands avantages esthétiques de cette technique, sans cicatrice visible, contrairement à l’ablation chirurgicale ou à la cryothérapie.
Combien de séances sont nécessaires ?
Pour les kératoses actiniques multiples, une à deux séances suffisent souvent. Pour les carcinomes basocellulaires superficiels ou la maladie de Bowen, deux séances espacées d’une semaine constituent le protocole standard. Un contrôle à trois mois permet de vérifier la réponse au traitement et de décider si une séance complémentaire est nécessaire.
Les dangers de la luminothérapie en oncologie
Dangers de la luminothérapie : Un mot sur les risques réels
Il serait malhonnête de parler des bienfaits de la luminothérapie sans aborder honnêtement ses dangers. Ces risques sont réels, même s’ils sont pour la plupart évitables à condition de respecter un encadrement médical rigoureux.- Premier danger : croire que la lumière peut remplacer les traitements conventionnels. C’est probablement le risque le plus grave, non pas un risque direct de la technologie elle-même, mais un risque de retard de prise en charge. Des patients, séduits par l’idée d’un traitement « naturel » et non invasif, ont parfois retardé ou refusé une chirurgie ou une chimiothérapie en faveur d’une approche par la lumière. Ce choix peut entraîner des conséquences très sérieuses sur le pronostic.
- Deuxième danger : l’utilisation d’appareils non certifiés, achetés sur internet, sans prescription ni suivi médical. La puissance, la longueur d’onde et la durée d’exposition sont des paramètres critiques qui doivent être précisément calibrés. Un appareil domestique sous-dosé est simplement inefficace. Un appareil mal calibré peut provoquer des brûlures cutanées ou aggraver une inflammation existante.
- Troisième danger : l’utilisation de la photobiomodulation sans vérifier les interactions possibles avec les médicaments en cours. Certains médicaments, notamment les antibiotiques de la famille des fluoroquinolones, certains anti-inflammatoires, et d’autres molécules, sont photosensibilisants. Les exposer à une lumière intense peut déclencher des réactions cutanées sévères.
Photothérapie dynamique danger : Les contre-indications à connaître
Luminothérapie cancer : les risques spécifiques à la PDT
Le photothérapie dynamique le plus immédiat est lié à la photosensibilité et il ne faut pas le prendre à la légère. Après l’application de l’agent photosensibilisant et pendant les 24 à 48 heures qui suivent la séance, la peau et les yeux restent extrêmement sensibles à toute source de lumière, qu’il s’agisse du soleil, mais aussi des lampes à incandescence puissantes, des néons ou des spots halogènes.
Une exposition à la lumière vive pendant cette période peut provoquer des brûlures cutanées graves, y compris à travers une vitre. Les consignes de protection sont strictes et non négociables : rester à l’intérieur ou sortir avec des vêtements couvrants et un écran solaire à indice maximal, protéger les yeux avec des lunettes de soleil enveloppantes, éviter toute source lumineuse intense dans la maison pendant au moins 48 heures.
Les contre-indications formelles
Certaines situations rendent la PDT formellement contre-indiquée ou nécessitent une discussion approfondie avec l’oncologue ou le dermatologue :
- Grossesse : l’innocuité des agents photosensibilisants n’est pas établie chez la femme enceinte
- Porphyrie : une maladie génétique du métabolisme qui rend les patients hypersensibles aux substances photosensibilisantes
- Certains traitements médicamenteux : des dizaines de molécules courantes (certains antibiotiques, antifongiques, médicaments cardiaques) peuvent interagir avec le photosensibilisant et aggraver les réactions
- Épilepsie photosensible : la lumière stroboscopique utilisée dans certains protocoles peut déclencher des crises
- Zones difficiles d’accès : la PDT nécessite que la lumière atteigne la totalité de la lésion, ce qui la rend inadaptée aux tumeurs profondes ou situées dans des zones peu accessibles
Le traitement en pratique : Protocole, durée et encadrement médical
Une prescription médicale obligatoire
Que ce soit pour la photobiomodulation ou pour la PDT, un point est non négociable : vous ne pouvez pas décider seul de recourir à ces techniques dans un contexte oncologique. L’encadrement médical n’est pas une formalité administrative, c’est une nécessité clinique. Votre oncologue doit valider l’indication, vérifier l’absence de contre-indications avec vos traitements en cours, et définir le protocole adapté à votre situation.
Pour la photobiomodulation des mucites et des radiodermites, les séances se déroulent généralement en centre hospitalier, en parallèle des séances de radiothérapie. La durée est courte,entre 10 et 20 minutes par zone traitée, et le rythme est souvent de deux à trois séances par semaine pendant toute la durée du traitement oncologique.
Pour la PDT, la procédure est réalisée en cabinet dermatologique ou en consultation hospitalière de dermatologie oncologique. Elle ne demande pas d’hospitalisation, mais nécessite un suivi rigoureux dans les jours qui suivent, notamment pour surveiller la réponse tissulaire et adapter le protocole si nécessaire.
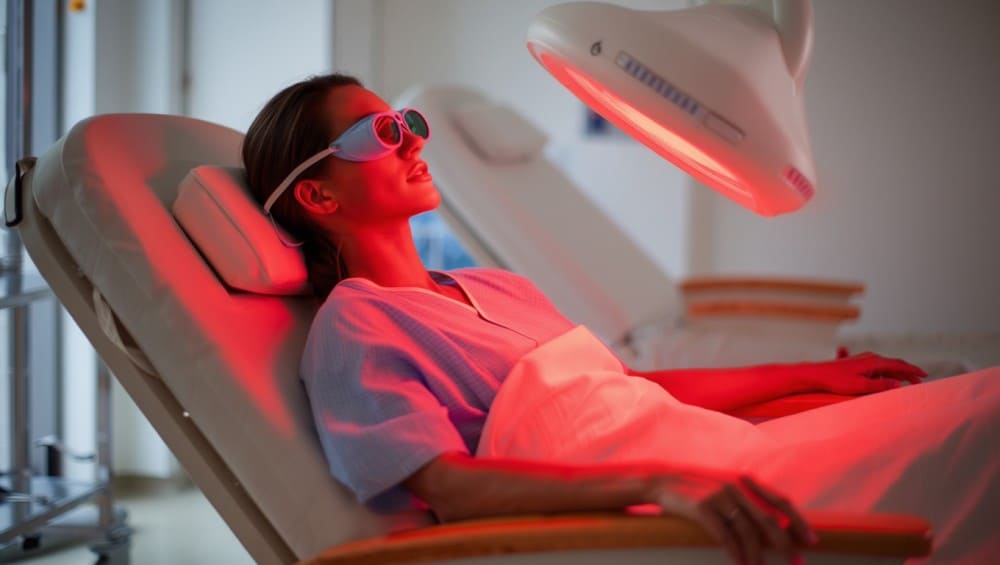
Le déroulé d’une séance de photobiomodulation
Le patient s’installe confortablement sous des panneaux LED adaptés à la zone à traiter. Les yeux sont protégés. La séance est totalement indolore, pas de chaleur excessive, pas de sensation de picotement. Pour les mucites, des applicateurs spécifiques sont introduits délicatement dans la bouche pour traiter les muqueuses de l’intérieur. La séance se termine sans aucune gêne physique, et le patient reprend ses activités immédiatement.
C’est l’un des aspects les plus appréciés de la photobiomodulation par les patients : dans un parcours de soin souvent éprouvant, c’est un moment de calme absolu, sans douleur, sans effet secondaire immédiat. Une pause bienveillante au milieu de la tempête.
Coût et remboursement : La réalité financière
Ce que vous pouvez attendre de la Sécurité sociale
La question du remboursement est légitime, et la réponse est, comme souvent en matière de soins de support innovants, contrastée.
En milieu hospitalier public, la photobiomodulation est souvent intégrée dans le forfait de soin global, sans surcoût pour le patient. Les hôpitaux universitaires et les centres de lutte contre le cancer (CLCC) sont de plus en plus nombreux à proposer ces soins dans le cadre de protocoles structurés.
En cabinet libéral, la situation est plus variable. La photobiomodulation n’est pas encore inscrite à la nomenclature des actes remboursables par l’Assurance Maladie en France, ce qui signifie qu’elle est prise en charge, au mieux, par certaines mutuelles selon les contrats. Les tarifs en secteur privé varient sensiblement selon les centres et les protocoles, et un devis détaillé doit toujours être demandé avant de commencer.
Pour la PDT dermatologique, la situation est différente : elle est inscrite à la nomenclature et remboursée par l’Assurance Maladie dans ses indications validées (kératoses actiniques, carcinomes basocellulaires superficiels). Le reste à charge dépend du secteur du praticien (secteur 1, 2 ou 3) et de votre complémentaire santé.
Luminothérapie cancer : Appareils domestiques, fausse bonne idée ?
Pourquoi les LED du commerce ne suffisent pas ?
Internet regorge de lampes LED « thérapeutiques » vendues à des prix allant de quelques dizaines à quelques centaines d’euros, avec des allégations parfois très engageantes. Il est important de comprendre pourquoi ces appareils domestiques, même achetés de bonne foi, ne constituent pas une solution aux dispositifs médicaux certifiés utilisés en milieu professionnel.
La photobiomodulation efficace repose sur des paramètres très précis : longueur d’onde exacte, densité d’énergie délivrée par centimètre carré, durée d’exposition, distance entre la source et la peau. Un appareil domestique sans certification médicale ne garantit aucun de ces paramètres. Il peut être sous-dosé, et dans ce cas, tout simplement inefficace. Ou mal calibré, et dans ce cas, potentiellement irritant pour une peau déjà fragilisée par les traitements oncologiques.
La règle est simple : dans un contexte de cancer ou d’effets secondaires oncologiques, les appareils domestiques non prescrits et non certifiés sont à éviter. Non seulement parce qu’ils ne présentent pas les garanties d’efficacité nécessaires, mais aussi parce qu’ils peuvent vous donner un faux sentiment de prise en charge et vous faire retarder un soin médical qui aurait été réellement utile.
Luminothérapie cancer : Conclusion
La luminothérapie est une réalité médicale sérieuse mais une réalité qui demande à être comprise dans toute sa complexité. Pas une solution miracle, pas un remède alternatif aux traitements conventionnels, mais une alliée précieuse dans un parcours de soin éprouvant. Ses bienfaits sont documentés, réels et concrets : prévention des mucites buccales, apaisement des radiodermites, réduction des douleurs nerveuses, amélioration de la cicatrisation. Pour les patients qui en bénéficient, ces apports peuvent transformer significativement la qualité de vie pendant et après les traitements.
La démarche juste est simple : parlez de la luminothérapie à votre oncologue ou à votre dermatologue. Laissez-les évaluer si votre situation clinique le justifie, et dans quelles conditions. C’est dans ce cadre, médicalement encadré, précisément calibré, intégré dans un parcours global, que la lumière peut vraiment faire la différence.