Combattez efficacement votre incontinence urinaire et prolapsus grâce à des solutions adaptées. L’incontinence urinaire et le prolapsus génital touchent des millions de personnes en France, et pourtant, ces troubles restent souvent tabous. Bon nombre de patients hésitent à en parler, s’isolent progressivement et voient leur qualité de vie diminuer.
En France, près de 5 millions de personnes souffrent d’incontinence urinaire, dont environ 3 millions de femmes. Le prolapsus, quant à lui, concernerait jusqu’à 50 % des femmes ayant eu des enfants. Ces chiffres sont probablement sous-estimés car beaucoup n’osent pas consulter.
Comprendre ces troubles, c’est déjà faire un premier pas vers leur résolution. Alors explorons ensemble les causes, les mécanismes et surtout les solutions à ces problèmes qui peuvent grandement impacter votre quotidien.
Sommaire
Comprendre incontinence urinaire et prolapsus génital : Causes et mécanismes
Incontinence urinaire et prolapsus : Diagnostiquer pour mieux traiter
Traitements conservateurs : Solutions non chirurgicales
Incontinence urinaire et prolapsus génital : Solutions chirurgicales, quand et pour qui ?
Incontinence urinaire remède de grand-mère : Solutions simples au quotidien
Comprendre incontinence urinaire et prolapsus génital : Causes et mécanismes
Qu’est-ce que l’incontinence urinaire et quels sont les différents types ?
L’incontinence urinaire se définit comme toute perte involontaire d’urine (fuite). Ce n’est pas une maladie en soi, mais plutôt un symptôme qui peut résulter de différents facteurs. On distingue plusieurs types d’incontinence :
- L’incontinence d’effort : Des fuites surviennent lors d’efforts physiques (toux, éternuement, rire, sport). C’est la forme la plus courante chez les femmes.
- L’incontinence par urgence (ou impériosité) : Caractérisée par un besoin soudain et irrépressible d’uriner, avec des fuites avant d’atteindre les toilettes.
- L’incontinence mixte : Combine les symptômes des deux types précédents. Elle touche environ 30 % des femmes concernées.
- L’incontinence par regorgement : La vessie se remplit trop et déborde, provoquant des fuites fréquentes mais en petites quantités.
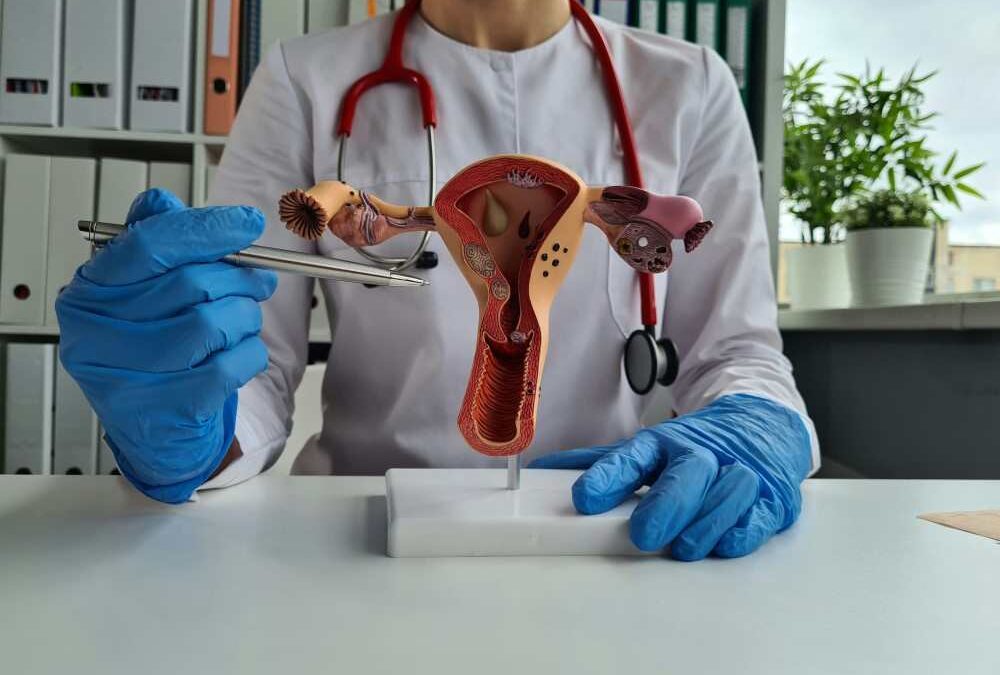
Prolapsus génital : Quand les organes descendent
Le prolapsus, parfois appelé « descente d’organes », correspond à la descente d’un ou plusieurs organes pelviens (vessie, utérus, rectum) dans le vagin. Cette descente survient quand les tissus de soutien (muscles, ligaments) du plancher pelvien s’affaiblissent.
On distingue trois types principaux :
- La cystocèle : Descente de la vessie
- L’hystérocèle : Descente de l’utérus
- Le rectocèle : Descente du rectum
Les médecins classent généralement les prolapsus selon 4 stades de gravité, du stade 1 (léger) au stade 4 (sévère). D’ailleurs, il existe un lien étroit entre prolapsus et incontinence : Environ 40 % des femmes souffrant de prolapsus présentent également des symptômes d’incontinence urinaire.
Peut-on mourir d’une descente d’organes ?
Une descente d’organes (prolapsus) n’est pas mortelle en elle-même. En revanche, elle peut provoquer des complications importantes, comme des infections urinaires répétées ou une occlusion dans de rares cas. Un suivi médical permet généralement d’éviter ces complications et de traiter efficacement le prolapsus.
Facteurs de risque et populations concernées
Plusieurs facteurs augmentent le risque de développer ces troubles :
- L’âge et la ménopause : La diminution des œstrogènes entraîne un affaiblissement des tissus de soutien. Chez les seniors femmes, après 80 ans, près de 50 % d’entre-elles sont concernées par l’incontinence.
- Prolapsus femme : Les grossesses et accouchements sont le principal facteur de risque pour le prolapsus. Chaque accouchement par voie basse multiplie le risque par 1,2. Les accouchements difficiles ou avec utilisation de forceps augmentent davantage ce risque.
- Le surpoids et l’obésité exercent une pression constante sur le plancher pelvien. Perdre du poids peut parfois suffire à améliorer significativement les symptômes.
- Certaines prédispositions génétiques et des maladies du collagène comme le syndrome d’Ehlers-Danlos peuvent aussi favoriser ces troubles. En outre, les interventions chirurgicales pelviennes antérieures peuvent parfois fragiliser les structures de soutien.
Un prolapsus peut-il disparaître ?
Un prolapsus ne disparaît généralement pas spontanément, car il résulte d’un relâchement durable des tissus de soutien. En revanche, ses symptômes peuvent s’améliorer grâce à la rééducation périnéale ou à certaines mesures (perte de poids, traitement de la constipation). Dans les cas plus marqués, seul un pessaire ou une chirurgie peut corriger durablement le prolapsus.
Incontinence urinaire et prolapsus : Diagnostiquer pour mieux traiter
Le parcours de diagnostic : A qui s’adresser ?
Face à des symptômes d’incontinence ou de prolapsus, la première étape consiste à consulter son médecin généraliste. Il pourra réaliser un premier examen et vous orienter vers le spécialiste approprié.
Le gynécologue est souvent le spécialiste de référence pour les femmes, tandis que l’urologue intervient pour les hommes et dans certains cas complexes chez la femme. Pour les cas plus sévères ou récidivants, des médecins spécialisés en urodynamique ou des chirurgiens spécialistes du plancher pelvien peuvent être consultés.
Ne tardez pas à consulter si vous constatez des fuites, même légères. Plus la prise en charge est précoce, plus les traitements conservateurs seront efficaces.
Prolapsus génital et incontinence : Examens pour un diagnostic précis
Le parcours de diagnostic d’une incontinence urinaire ou d’un prolapsus commence généralement par :
- Un examen clinique Lors de cette consultation, le médecin évaluera l’état du plancher pelvien et pourra demander d’effectuer certaines manœuvres pour reproduire les fuites.
- Le bilan urodynamique est l’examen de référence pour l’incontinence. Il permet d’analyser précisément le fonctionnement de la vessie et de l’urètre pendant le remplissage et la vidange vésicale. Cet examen n’est pas douloureux, mais peut être un peu inconfortable.
- L’échographie pelvienne et parfois l’IRM pelvienne complètent ces investigations, particulièrement en cas de prolapsus. Ces examens permettent de visualiser avec précision la position des organes et l’état des tissus de soutien.
- Les médecins utilisent également des questionnaires d’évaluation des symptômes standardisés pour mesurer l’impact de ces troubles sur votre qualité de vie, un aspect fondamental dans la décision thérapeutique.
Traitements conservateurs : Solutions non chirurgicales
Rééducation du plancher pelvien : Base de tout traitement
La rééducation périnéale constitue la pierre angulaire du traitement conservateur. Elle est généralement proposée en première intention et montre des résultats significatifs dans 60 à 70 % des cas d’incontinence légère à modérée.
- Les exercices de Kegel, qui consistent à contracter puis relâcher les muscles du plancher pelvien, forment la base de cette rééducation. Pour être efficaces, ils doivent être réalisés correctement et régulièrement. Une kinésithérapeute spécialisée vous guidera dans leur apprentissage.
- La technique du biofeedback utilise des capteurs pour visualiser vos contractions musculaires sur un écran. Cette méthode permet de vérifier que vous sollicitez les bons muscles et d’améliorer la qualité des exercices.
- L’électrostimulation complète souvent le programme de rééducation. De faibles courants électriques stimulent les muscles pelviens, renforçant les contractions volontaires et améliorant le tonus musculaire de base.
- Les cônes vaginaux de poids croissant peuvent également être utilisés pour renforcer progressivement la musculature. En général, un programme complet comprend 10 à 20 séances, à raison de 1 à 2 par semaine.
Traitement médicamenteux de l’incontinence
Les médicaments jouent un rôle important, particulièrement dans le traitement de l’incontinence par urgence.
- Les anticholinergiques comme l’oxybutynine ou la solifénacine réduisent les contractions involontaires de la vessie. Ils peuvent cependant entraîner des effets secondaires comme la sécheresse buccale ou la constipation.
- Plus récemment, les agonistes bêta-3-adrénergiques comme le mirabegron offrent une alternative avec moins d’effets secondaires, bien que leur coût soit généralement plus élevé.
- Pour les femmes ménopausées, les œstrogènes locaux sous forme de crèmes ou d’ovules vaginaux peuvent améliorer les symptômes en restaurant l’épaisseur et l’élasticité des tissus vaginaux et urétraux. Contrairement aux traitements hormonaux systémiques, ils présentent peu de risques.
Incontinence urinaire et prolapsus : Le pessaire, solution définitive ou temporaire
Les pessaires sont des dispositifs en silicone insérés dans le vagin pour soutenir les organes pelviens. Ils sont une option non chirurgicale efficace pour le prolapsus et peuvent parfois améliorer l’incontinence associée.
Il en existe différents types adaptés à chaque situation clinique. Leur mise en place est simple, généralement réalisée par un médecin qui déterminera la taille appropriée.
- Pessaire anneau
- Pessaire cube
- Pessaire Gellhorn
L’entretien d’un pessaire implique un retrait régulier pour nettoyage, que vous pouvez apprendre à faire vous-même ou confier à votre médecin lors de visites périodiques. Cette solution convient particulièrement aux femmes âgées, aux patientes présentant des contre-indications chirurgicales ou comme mesure temporaire avant une intervention.
Pessaire : Avantages et inconvénients ?
Un pessaire est un traitement non chirurgical qui soulage efficacement les symptômes du prolapsus et permet de retrouver confort et mobilité. Il présente l’avantage d’être réversible, peu invasif et compatible avec la vie quotidienne. Ses inconvénients incluent la nécessité d’un suivi régulier, un risque d’irritation ou d’infection vaginale et parfois une gêne si le modèle n’est pas parfaitement adapté.
Peut-on faire l’amour avec un pessaire ?
Oui, il est souvent possible de faire l’amour avec un pessaire, mais cela dépend du type utilisé. Les pessaires anneaux peuvent généralement rester en place pendant les rapports, tandis que d’autres modèles (cube, donut…) doivent être retirés avant. Votre professionnel de santé peut vous conseiller le modèle le plus adapté selon votre confort et votre sexualité.
Incontinence urinaire et prolapsus génital : Solutions chirurgicales, quand et pour qui ?
Bandelette sous-urétrale : Gold standard pour l’incontinence d’effort
Lorsque les traitements conservateurs ne donnent pas de résultats satisfaisants, la chirurgie peut être envisagée. Pour l’incontinence d’effort, la pose de bandelettes sous-urétrales est aujourd’hui le traitement de référence, avec un taux de succès avoisinant les 85 à 90 % à 5 ans.
Cette intervention mini-invasive consiste à placer une bandelette synthétique sous l’urètre pour lui offrir un soutien lors des efforts. Il existe deux techniques principales :
- TVT (Tension-free Vaginal Tape) : La bandelette passe derrière le pubis
- TOT (Trans-Obturator Tape) : La bandelette traverse les trous obturateurs
L’opération dure environ 30 minutes, souvent sous anesthésie locale ou légère. La récupération est rapide, avec une hospitalisation de 24-48h et une reprise des activités quotidiennes en 1 à 2 semaines.
Bandelette sous-urétrale effets secondaires :
Bien que généralement sûre, cette chirurgie peut entraîner des complications comme des douleurs, des difficultés à uriner ou, plus rarement, une érosion de la bandelette. Un suivi médical régulier reste donc indispensable.
Chirurgies de correction du prolapsus
La chirurgie du prolapsus vise à repositionner les organes et à renforcer les tissus de soutien. La promontofixation est considérée comme la technique de référence, avec un taux de succès d’environ 90 %.
Cette intervention peut être réalisée par voie abdominale classique ou, de plus en plus fréquemment, par laparoscopie (parfois assistée par robot). Elle consiste à fixer les organes descendants à un ligament solide au niveau du promontoire sacré à l’aide de prothèses synthétiques.
Pour certaines patientes, une réparation par voie vaginale peut être préférée, notamment chez les femmes âgées ou présentant des contre-indications à une chirurgie abdominale. Cette approche, moins invasive, offre une récupération plus rapide, mais présente un risque de récidive un peu plus élevé.
La question de l’hystérectomie (ablation de l’utérus) se pose souvent lors de la correction d’un prolapsus. Contrairement aux idées reçues, elle n’est pas systématiquement nécessaire. La décision dépendra de plusieurs facteurs incluant l’âge, le désir de grossesse et la présence d’autres pathologies utérines.
Incontinence urinaire, prolapsus : Techniques mini-invasives
Ces dernières années, plusieurs techniques moins invasives ont émergé comme alternatives aux chirurgies traditionnelles.
- Les injections d’agents de comblement autour de l’urètre peuvent améliorer l’étanchéité du sphincter. Cette technique simple, réalisable sous anesthésie locale, convient particulièrement aux patients fragiles. Cependant, son efficacité diminue avec le temps, nécessitant souvent des injections répétées.
- Les ballons ACT/ProACT sont de petits dispositifs gonflables placés de part et d’autre de l’urètre pour augmenter la résistance à l’écoulement urinaire. Leur avantage majeur réside dans leur caractère ajustable après l’implantation.
- La neuromodulation sacrée consiste à implanter un petit neurostimulateur qui envoie des impulsions électriques aux nerfs contrôlant la vessie. Cette technique peut être remarquablement efficace pour l’incontinence par urgence résistante aux traitements médicamenteux.
- Les injections de toxine botulique dans la vessie sont une option pour les patients souffrant d’hyperactivité vésicale. L’effet dure généralement 6 à 9 mois, nécessitant des réinjections périodiques.
Incontinence urinaire remède de grand-mère : Solutions simples au quotidien
Habitudes alimentaires et hydratation adaptées
Certains ajustements simples de votre mode de vie peuvent améliorer les symptômes d’incontinence.
- Concernant l’hydratation, il ne s’agit pas de réduire drastiquement votre consommation d’eau (ce qui concentrerait l’urine et irriterait la vessie), mais de la répartir intelligemment. Privilégiez une hydratation régulière durant la journée et limitez les boissons après 18h pour réduire les levers nocturnes.
- Plusieurs aliments et boissons peuvent irriter la vessie et aggraver l’incontinence. Parmi les principaux coupables figurent le café, le thé, l’alcool, les boissons gazeuses, les agrumes et les aliments épicés. Un « journal des boissons » peut vous aider à identifier vos déclencheurs personnels.
- La gestion du transit intestinal est souvent négligée, mais la constipation chronique peut exercer une pression sur la vessie et aggraver les symptômes. Un régime riche en fibres et une bonne hydratation contribuent à maintenir un transit régulier.
Solutions palliatives : Protections et dispositifs
En attendant un traitement définitif ou en complément de celui-ci, diverses solutions peuvent améliorer votre confort au quotidien.
- Les protections absorbantes modernes sont discrètes et efficaces. Il existe aujourd’hui une grande variété de produits adaptés à chaque niveau d’incontinence, du simple protège-slip à la protection complète. Le choix dépendra du volume et de la fréquence des fuites.
- Pour les hommes, des étuis péniens ou pinces péniennes peuvent constituer une alternative aux protections traditionnelles. Pour les femmes, des pessaires urétraux temporaires peuvent être utilisés pendant certaines activités à risque.
Depuis 2018, certaines protections pour incontinence modérée à sévère sont partiellement remboursées par l’Assurance Maladie sur prescription médicale. Renseignez-vous auprès de votre médecin.
Incontinence urinaire, prolapsus : Activité physique adaptée et précautions
L’activité physique est bénéfique pour la santé globale et peut même améliorer l’incontinence en renforçant indirectement le plancher pelvien à condition de choisir les bons exercices.
1-Les sports à faible impact comme la natation, le vélo, l’elliptique ou la marche sont généralement bien tolérés. En revanche, les sports impliquant des sauts, des impacts importants ou des exercices abdominaux intensifs (course à pied, trampoline, CrossFit) peuvent aggraver les fuites et le prolapsus.
Quelle que soit l’activité choisie, pensez à vider votre vessie avant l’exercice et à contracter votre périnée lors des efforts. Des protections adaptées peuvent également vous offrir une sécurité supplémentaire pendant l’activité.
2-Le renforcement musculaire global, notamment des muscles abdominaux profonds, du dos et des hanches, contribue indirectement à soutenir le plancher pelvien. Un kinésithérapeute ou un coach spécialisé pourra vous guider vers des exercices appropriés.
Conclusion sur l'incontinence urinaire et prolapsus génital
L’incontinence urinaire et le prolapsus ne sont pas une fatalité ni une conséquence inévitable du vieillissement. De la rééducation périnéale aux chirurgies innovantes, en passant par les traitements médicamenteux et les ajustements du mode de vie, l’éventail des solutions disponibles n’a jamais été aussi large.
L’essentiel est de ne pas rester isolé face à ces troubles. Osez en parler à votre médecin, qui saura vous orienter vers les spécialistes et traitements les plus adaptés à votre situation personnelle. Plus la prise en charge est précoce, plus les chances de succès sont élevées.
Rappelez-vous que ces problèmes touchent des millions de personnes, vous n’êtes pas seul(e). Avec un traitement adapté, la grande majorité des patients retrouvent une qualité de vie satisfaisante et leur liberté de mouvement.
N’attendez plus pour consulter : des solutions existent et vous méritez de retrouver confort et sérénité au quotidien.
FAQ sur l’incontinence
Comment éviter les fuites urinaires ?
Le renforcement du périnée (rééducation, exercices de Kegel) est la mesure la plus efficace. Limitez la constipation, perdez un peu de poids et évitez le tabac aident aussi. Réduisez les boissons irritantes (café, thé, alcool) peut diminuer les fuites.
Comment calmer les spasmes de la vessie ?
La chaleur locale, la respiration profonde et la réduction des boissons irritantes peuvent apaiser les spasmes. Une bonne hydratation régulière sans excès est utile. Si les spasmes persistent, une évaluation médicale est nécessaire.
Comment se passe une opération pour remonter la vessie ?
L’intervention consiste à remettre la vessie en place et à renforcer ses tissus de soutien, parfois avec une bandelette ou une réparation des muscles. Elle se fait généralement sous anesthésie et dure moins d’une heure. L’hospitalisation est courte et la récupération progressive sur quelques semaines.
Aliments diurétiques à éviter le soir ?
Il vaut mieux limiter le soir le café, le thé, l’alcool et les boissons énergisantes. Certains fruits qui ont une grande teneur en eau (pastèque, melon) et les tisanes peuvent aussi augmenter les envies nocturnes. Réduisez l’apport en fin de journée aide à éviter les réveils nocturnes.
Médicament sans ordonnance pour vessie hyperactive ?
Sans ordonnance, on trouve surtout des compléments (cranberry, extraits végétaux) ou des relaxants urinaires légers à base de plantes. Ils peuvent soulager un peu, mais sont moins efficaces que les traitements prescrits. Si les symptômes persistent, un avis médical est recommandé